Вопросы и ответы
Эндокринология. Общий чекап
• Сахарный диабет - это распространенное хроническое заболевание, при котором повышается уровень сахара (глюкозы) в крови в связи с недостатком или полным отсутствием инсулина в организме и/или нечувствительности клеток к нему.
• Заболевания щитовидной железы – структурные изменения (узловые образования, увеличение железы в объеме - зоб), гипотиреоз (стойкий дефицит гормонов щитовидной железы), гипертиреоз (повышение функциональной активности щитовидной железы, является самой частой причиной развития тиреотоксикоза), аутоиммунный тиреоидит.
• Заболевания околощитовидных желез (гиперпаратиреоз, гипопаратиреоз)
• Остеопороз - это заболевание, при котором кости становятся хрупкими и могут легко ломаться.
• Заболевания надпочечников – гиперкортицизм, гипокортицизм, образования надпочечников.
- Чувство беспокойства, тревоги, страха, частая смена настроения, плаксивость, повышенная потливость.
- Дрожание пальцев кистей (тремор), ощущение дрожания в теле, учащенное сердцебиение.
- Резкое снижение веса или прибавка в весе.
- Слезотечение, чувство «песка» в глазах, двоение при взгляде в стороны, боль при движении глазных яблок, ощущение «выпячивания» глазных яблок.
- Снижение работоспособности, повышенная утомляемость, вялость, снижение памяти, сонливость.
- Сухость кожи, ломкость ногтей, выпадение волос.
- Одутловатость лица, отечность верхних и нижних конечностей.
- Сухость во рту, жажда, учащенное мочеиспускание.
- Боли в нижних конечностях, чувство онемения, жжения в стопах, судороги в икроножных мышцах.
- Снижение роста более 4-х см в течение жизни, переломы при падении с высоты собственного роста.
*Данные жалобы не являются специфичными только для патологии эндокринной системы, но могут встречаться и при других заболеваниях, однако позволяют обратить внимание и провести обследование у эндокринолога, чтобы исключить или подтвердить эндокринное заболевание.
Длительность госпитализации зависит от заболевания и тяжести состояния.
- Обследование проходит в условиях эндокринологического стационара.
- Пациент размещается в 1-местной или 2-хместной палате (выбор пациента).
- Госпитализация длится 3-4 дня.
- Расширенная программа, включающая подбор сахароснижающей терапии, занимает 5-7 дней.
- План лечения составляется индивидуально, с учетом условий труда, возраста, наличия или отсутствия сопутствующих заболеваний, данных проведенного обследования.
После прохождения программы дается выписной эпикриз с подробнымирекомендациями.

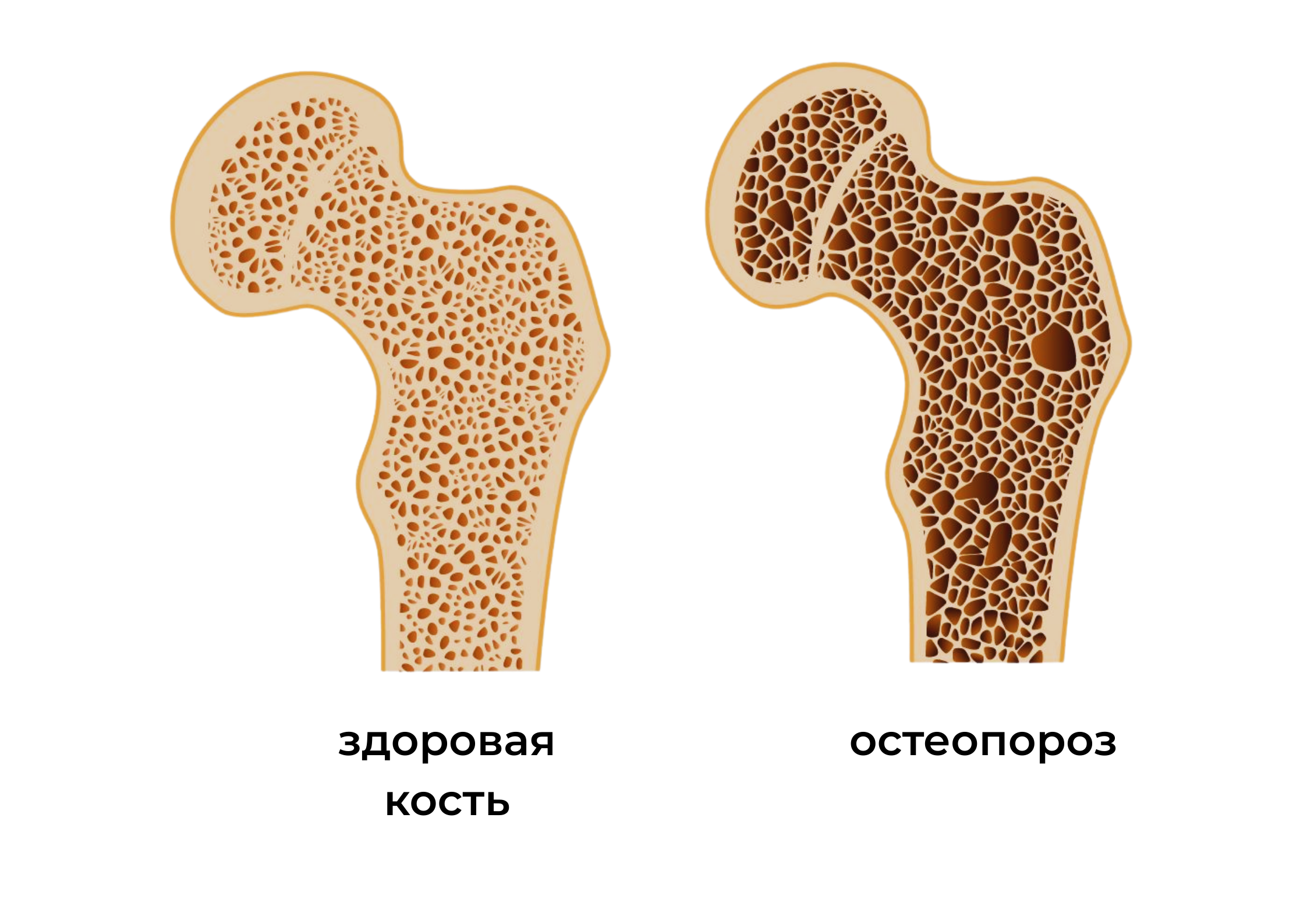
Здоровые кости. Чекап
- Остеопороз – это заболевание, при котором кости становятся хрупкими и могут легко ломаться.
- В норме кость имеет пористое строение, при остеопорозе уменьшается костная масса и нарушается структура кости.
- Хрупкость костей повышает риск возникновения переломов.
- Остеопороз называют «безмолвной эпидемией».
- Каждые 3 секунды в мире происходит 1 перелом, обусловленный остеопорозом.
- Не менее 5 млн жителей России уже имеют компрессионные переломы позвонков.В 2000-е годы в РФ каждую минуту происходило 7 переломов позвонков, а каждые 5 минут — перелом шейки бедра.
- В мире 1 из 3-х женщин и 1 из 5-ти мужчин старше 50 лет перенесут перелом кости, обусловленный остеопорозом.
- Каждая 2-я женщина старше 50 лет страдает остеопорозом.
- После перелома шейки бедра примерно 60% требуется помощь через год, а 20% потребуется длительный уход за больными.
- Смертность в течение первого года после перелома бедра достигает 20-24%.
- У мужчин риск переломов на 27% выше, чем риск рака простаты.
- Женщины старше 45 лет при остеопорозе проводят в больнице больше дней, чем при раке молочной железы, инфаркте миокарда, диабете и других заболеваниях.
- У более чем 55% пациентов с переломами шейки бедра выявляются предшествующие недиагностированные переломы позвонков.
- Предыдущий перелом связан с увеличением риска любого перелома на 86%.
- Риск повторного перелома особенно высок в первые два года после первичного перелома.
- Истончение костей происходит постепенно и безболезненно, на ранних стадиях заболевание обычно протекает без заметных проявлений.
- Пациента с остеопорозом без переломов обычно ничего не беспокоит.
- У пациентов с остеопорозом переломы происходят при минимальной травме:
- падение с высоты собственного роста,
- чихании,
- кашле,
- подъёме тяжестей или даже без травматического воздействия. - Не игнорируйте боль в спине, потерю роста и/или искривление спины (кифоз) – это могут быть признаки переломов позвонков.
- Если вы сломали какую-либо кость (например, запястье) после небольшого падения с высоты собственного роста, это может быть признаком остеопороза. Обязательно попросите врача провести обследование и лечение — одна сломанная кость — это предупреждение о том, что может быть больше!
- Самые частые – это переломы тел позвонков (может присутствовать боль в спине), при наличии такого перелома увеличивается риск повторного перелома тел позвонков.
- Самые опасные переломы – это переломы бедренной кости. Если такой перелом случился, необходимо хирургическое лечение.
- Также переломов рук (лучевой, плечевой костей), костей голени, таза, ключицы, рёбер при падении с высоты собственного роста.
• снижение высоты роста на 4 см и более за жизнь
• низкий индекс массы тела или, наоборот, ожирение
• некоторые заболевания, например:
- ревматоидный артрит,
- заболевания пищеварительного тракта (ВЗК или целиакия)
- рак простаты или молочной железы,
- сахарный диабет,
- хроническое заболевание почек,
- заболевания щитовидной или околощитовидных желез,
- ХОБЛ (хроническая болезнь легких),
- гипогонадизм,
- длительная неподвижность,
- ВИЧ
• семейный анамнез
• длительный прием глюкокортикоидов и других лекарств и т. д.
• курение и чрезмерное употребление алкоголя
• Женщины, у которых рано наступает менопауза
• Молодые люди, у которых развиваются расстройства пищевого поведения, и особенно молодые женщины, у которых в результате этого прекращаются менструации.
Индивидуальный риск переломов по калькулятору 10-летней вероятности переломов (FRAX - fracture risk assessment tool) разрабатывается отдельно для каждой страны на основе эпидемиологии низкоэнергетических переломов и продолжительности жизни в данном стране.
Вы самостоятельно можете пройти короткий опрос и узнать о вашем риске.
https://www.fraxplus.org/ru/calculation-tool
или пройти небольшой опрос здесь:
https://riskcheck.osteoporosis.foundation/ru/form
Остеопороз бывает первичный, который развивается как самостоятельное заболевание и вторичный, который развивается вследствие различных заболеваний, то есть имеется конкретная причина, проводящая к остеопорозу.
Для женщин в постменопаузе и мужчин старше 50 лет, для всех, у кого имеются факторы риска.
- Наиболее точный метод – двухэнергетческая рентгеноденситометрия поясничного отдела позвоночника и проксимального отдела бедренной кости.Это безболезненный и безопасный метод для оценки минеральной плотности кости. Плотность костной ткани измеряется в поясничных позвонках, бедренной кости и иногда при необходимости в лучевой кости. Этого достаточно, чтобы сориентироваться о состоянии всего скелета. Уровень лучевой нагрузки при проведении исследования в 10 раз меньше, чем при стандартной рентгенографии лёгких. До проведения исследования желательно избегать использования контрастных препаратов. Вас попросят снять все металлические предметы с тех зон, где будут проводить исследование (нижняя треть туловища, бёдра, предплечье).
- ВАЖНО! Ультразвуковые приборы (исследование костной плотности по пяточной кости, фаланге пальца и т.д.) являются методом скрининга, а не постановки диагноза!
- Медикаментозное лечение остеопороза позволяет значительно уменьшить риск переломов и повысить костную плотность.
- Первые результаты лечения можно увидеть через 1 год, если ориентироваться на прибавку минеральной плотности кости по данным рентгеноденситометрии.
- Минимальная продолжительность непрерывного лечения остеопороза в большинстве случаев составляет 3 года.
- Однако у некоторых пациентов непрерывное лечение продолжается до 5 и более лет.
- Иногда врач может сделать «лекарственные каникулы»
- Все препараты нужно принимать в сочетании с препаратами кальция и витамина D.
- Любой препарат и доза, включая препараты кальция и витамина Д, подбираются строго врачом!
- Биохимический анализ крови: кальций общий, альбумин, фосфор,витамин Д, креатинин, расчет СКФ не реже 1 раза в год.
2. Кроме того, кальций в большом количестве содержится в рыбных консервах с костями, шпинате и брокколи.
3. Не забывайте про фрукты и овощи, они содержат витамины, магний, цинк и других минералы, что поможет сохранить ваши кости крепкими и здоровыми!
4. Помним про витамин D. Он содержится в рыбьем жире, лососе, сельди, яичном желтке, сыре, сливочном масле.
5. Независимо от вашего возраста, здоровый вес тела приносит пользу здоровью ваших костей и общему самочувствию.
Обязательно соблюдайте сбалансированную диету с достаточным количеством калорий и питательных веществ.
6. Не допускайте ограничений в приеме белковой пищи! Белок способствует укреплению костей и мышц у пожилых людей, снижая риск падений и способствуя восстановлению после переломов. У молодых людей белок способствует оптимальному развитию костей.
• Пик костной массы достигается в возрасте от 25 до 30 лет. Хотя около 60–80% от пиковой костной массы определяется генетически, физические упражнения и здоровое для костей питание у молодых людей помогают максимально раскрыть генетический потенциал.
• Кости, как и мышцы, становятся крепче, когда вы их нагружаете (физически, движение). Физические упражнения способствуют формированию костей у детей и подростков по мере их роста, а также помогают поддерживать здоровье костей у взрослых.
• В любом возрасте лучшими видами упражнений для здоровья костей являются подъем тяжестей и укрепление мышц. Поднимайте, толкайте, бегайте, прыгайте и «шагайте» по пути к более крепким костям!
• В целом, большинству людей следует стремиться заниматься спортом по 30–40 минут три-четыре раза в неделю, включая в программу упражнения с отягощениями и упражнения с сопротивлением.
• Извлеките пользу из плана упражнений, который также включает упражнения для улучшения баланса и осанки. Упражнения должны быть адаптированы к вашей ситуации и способностям.
• Упражнения играют решающую роль в реабилитации после перелома, помогая уменьшить боль, улучшить физическую функцию и повысить качество жизни; физиотерапевты могут дать экспертную консультацию и разработать индивидуальные программы упражнений после перелома.
• Физическая активность — это ключевой способ поддержания здоровья костей и профилактики остеопороза.
- Чрезмерное употребление алкоголя влияет на здоровье ваших костей, увеличивая риск переломов.
- Умеренное потребление кофе и энергетических напитков.
- Курение негативно влияет на кости. Курящие женщины имеют более низкий уровень эстрогенов, раньше вступают в климакс.
- Курение ухудшает всасывание кальция из продуктов. Люди, которые выкуривают пачку сигарет ежедневно обычно имеют на 5-10% меньше костной массы к 50 годам, по сравнению с некурящими.
- Курение почти в двое увеличивает риск перелома бедра.
— достаточное освещение во всех комнатах;
— закрывать двери неиспользуемых комнат;
— устранить препятствия на пути передвижения (половики, провода и другие);
— использовать устойчивые стулья, кровати, диваны и столы;
— своевременно устранять повреждения пола;
— позаботиться о том, чтобы полы душевых и ванных комнат были нескользкими;
— оборудовать туалет и ванную комнату поручнями с обеих сторон, установить высокий унитаз;
— установить кнопки включения/выключения света на легко достижимую высоту;
— защитить острые углы мебели.
Материал подготовлен в соответствии с материалами:
- Международный фонд остеопороза
https://www.osteoporosis.foundation/
- Российской ассоциации по Остеопорозу
https://osteoporosis-russia.ru/
- Российским клиническим рекомендациям по остеопорозу
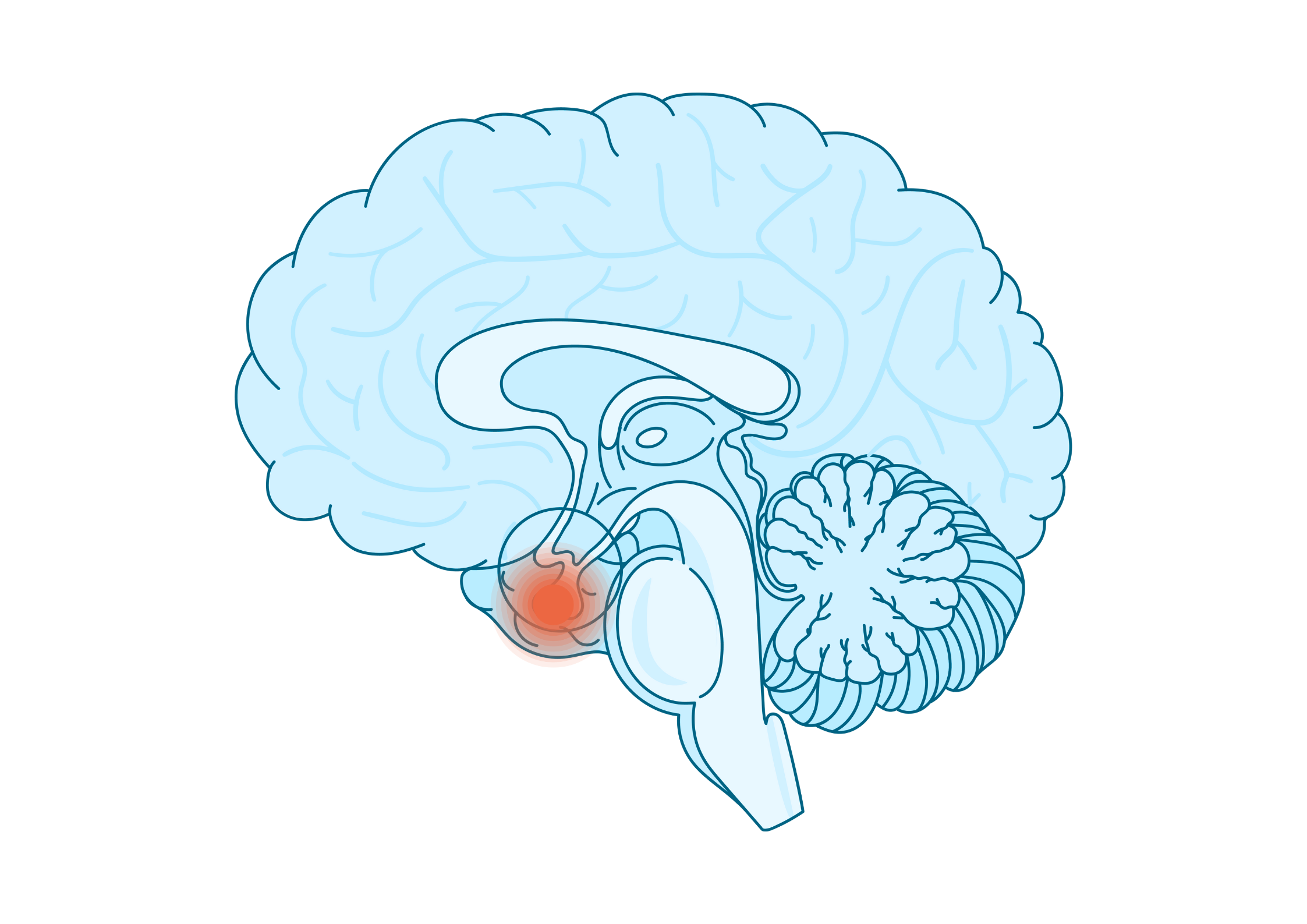
Аденома гипофиза. Чекап
Обследование проводится в амбулаторном формате – госпитализация не требуется.
- Пролактин – маркер пролактиномы (самый частый тип гормонально-активной аденомы);
- ИФР-1 (инсулиноподобный фактор роста-1) – ключевой показатель для диагностики акромегалии;
- АКТГ крови, кортизол суточной мочи – анализы для диагностики болезни Иценко-Кушинга;
- ТТГ – оценка функции щитовидной железы;
- ЛГ и ФСГ – оценка репродуктивной функции.
Также в рамках данной программы выполняется МРТ гипофиза с внутривенным контрастированием для уточнения размера, характера, локализации образования и его взаимоотношения с другими структурами мозга.
- Анализы крови на гормоны предпочтительно сдавать в утреннее время натощак, особенно важен этот фактор при исследовании уровня АКТГ.
- В течение суток перед исследованием рекомендуется избегать интенсивных физических нагрузок, психоэмоционального стресса, а при исследовании уровня пролактина – воздерживаться от половых контактов.
- Для женщин анализы крови на ЛГ и ФСГ рекомендовано сдавать на 3-5 дни менструального цикла.
- Также стоит обратить внимание, что для исследования уровня кортизола необходим сбор суточной мочи.
Пациент в амбулаторном порядке сначала сдает все необходимые анализы (кровь и моча), проходит исследование МРТ головного мозга с или без в/в контрастирования (с учетом уровня креатинина крови и СКФ).
С готовыми результатами обследований он приходит на консультацию к эндокринологу, где решается вопрос о необходимости наблюдения или назначения терапии, консультации других специалистов.
Большинство обследований готовы через 1-2 дня. Результаты некоторых обследований готовятся в течение 2-4 дней (например, суточная моча на кортизол). Результаты МРТ готовы в тот же день.
По результатам обследования проводится консультация эндокринолога, в рамках которой врач уточняет диагноз, дает рекомендации по дальнейшему наблюдению и обследованию, при необходимости – назначает лечение.
Для пациентов с аденомами гипофиза наиболее характерны жалобы неврологического характера, связанные со сдавлением опухолью окружающих структур (головные боли, снижение остроты или сужение полей зрения, головокружения, реже – тошнота, рвота, нарушения сознания), а также различные эндокринные нарушения в зависимости от гормональной активности аденомы:
• Гиперпролактинемия (гинекомастия у мужчин – увеличение грудных желез в размере, галакторея – выделения из молочных желез, бесплодие, нарушения менструального цикла);
• Акромегалия (увеличение кистей, стоп, носа, губ, челюсти, боли в суставах, повышенная потливость, нарушения углеводного обмена, артериальная гипертония и др.);
• Болезнь Иценко-Кушинга (быстрый набор веса с преимущественным отложением жира на животе и лице, мышечная слабость и атрофия мышц, багровые стрии на животе, бедрах, нарушения углеводного обмена, остеопороз, высокое артериальное давление и др.);
• Реже – признаки тиреотоксикоза или гипотиреоза.
В некоторых случаях, при отсутствии гормональной активности и небольших размерах образования, лечение не требуется, проводится динамическое наблюдение.
В других ситуациях, например, при пролактиномах, проводится длительное медикаментозное лечение.
Нередко пациентам с аденомами гипофиза может потребоваться нейрохирургическое лечение.
Тактика наблюдения и лечения, как правило, определяется командой врачей, включающих эндокринолога, невролога, офтальмолога, нейрохирурга и других профильных специалистов.
Также проведение МРТ с контрастированием во многих случаях помогает отличить доброкачественное образование гипофиза от злокачественного.
Сахарный диабет. Чекап
Наиболее распространенными являются сахарный диабет 1 и 2 типов, однако существует и множество других типов данного заболевания (например, гестационный сахарный диабет, сахарный диабет при заболеваниях поджелудочной железы, генетических заболеваниях, приеме некоторых лекарств и др.).
- диабетические микроангиопатии (диабетическая ретинопатия – специфическое поражение глаз, диабетическая нефропатия – поражение почек);
- диабетические нейропатии;
- диабетические макроангиопатии (атеросклеротические заболевания сердечно-сосудистой системы).
Также в рамках расширенной программы проводится подбор сахароснижающей терапии.
Госпитализация возможна после предварительной консультации эндокринолога в день обращения или после определения удобной даты. Длительность госпитализации зависит от заболевания и тяжести состояния.
- Обследование проходит в условиях эндокринологического стационара.
- Пациент размещается в 1-местной или 2-хместной палате (выбор пациента).
- Госпитализация длится 3-4 дня.
- Расширенная программа, включающая подбор сахароснижающей терапии, занимает 5-7 дней.
- План лечения составляется индивидуально, с учетом условий труда, возраста, наличия или отсутствия сопутствующих заболеваний, данных проведенного обследования.
- Лечение, в том числе в/м и в/в инъекции, проводятся в палате, снабженной индивидуальной кнопкой вызова мед. персонала.
Большинство обследований готовы через несколько часов. Результаты некоторых обследований, ЭКГ могут быть готовы на следующий день после снятия приборов. Некоторые лабораторные анализы готовятся в течение 2-4 дней (например, витамин Д). Биопсия, цитология, посевы на различные среды, анализ крови на ВИЧ, гепатиты готовятся в течение 5-10 дней.
Чтобы не допустить развития осложнений или обнаружить их на ранней стадии и остановить прогрессирование, пациентам с сахарным диабетом необходимы регулярное обследование, подбор и периодическая коррекция сахароснижающей терапии и наблюдение профильных специалистов.
Сахарный диабет 1 типа характеризуется абсолютной инсулиновой недостаточностью, то есть неспособность поджелудочной железы вырабатывать инсулин. Поэтому единственным методом лечения сахарного диабета 1 типа на сегодняшний день является инсулинотерапия – то есть введение препаратов инсулина в организм пациента методом многократных инъекций (при помощи шприцов или шприц-ручек) или посредством инсулиновой помпы.
В лечении сахарного диабета 2 типа важную роль играет модификация образа жизни: рациональное питание, регулярная физическая активность, борьба с избыточной массой тела. В качестве медикаментозное терапии используются пероральные сахароснижающие препараты, арГПП-1 (инъекционные сахароснижающие препараты), инсулин и их комбинации.
• Возраст >40-45 лет;
• Избыточная масса тела и ожирение;
• Наличие сахарного диабета 2 типа у родственников первой линии родства;
• Предиабет (нарушенная гликемия натощак или нарушенная толерантность к глюкозе) в анамнезе;
• Гестационный сахарный диабет в анамнезе;
• Привычно низкая физическая активность;
• Артериальная гипертензия, дислипидемия, наличие атеросклеротических сердечно-сосудистых заболеваний;
• Синдром поликистозных яичников.
Однако сахарный диабет 2 типа может в течение нескольких лет протекать бессимптомно, а его первыми проявлениями могут быть инфаркт миокарда, инсульт, потеря зрения и другие тяжелые осложнения, в связи с чем пациентам с факторами риска необходимо проходить регулярный скрининг (исследование глюкозы в крови и/или гликированного гемоглобина).
Сахарный диабет диагностируется, если показатель глюкозы венозной крови натощак составляет 7,0 ммоль/л и выше, через 2 часа после еды или ПГТТ (тест с 75 г глюкозы, используемый для диагностики диабета и предиабета) – 11,1 ммоль/л и выше, гликированного гемоглобина – 6,5% и более. Для того, чтобы поставить диагноз, как правило, необходимо два анализа.
Исключением является гестационный сахарный диабет, который разрешается после завершения беременности.
В некоторых случаях при сахарном диабете 2 типа возможно достижение ремиссии, однако даже в этом случае пациент остается под наблюдением профильных специалистов.

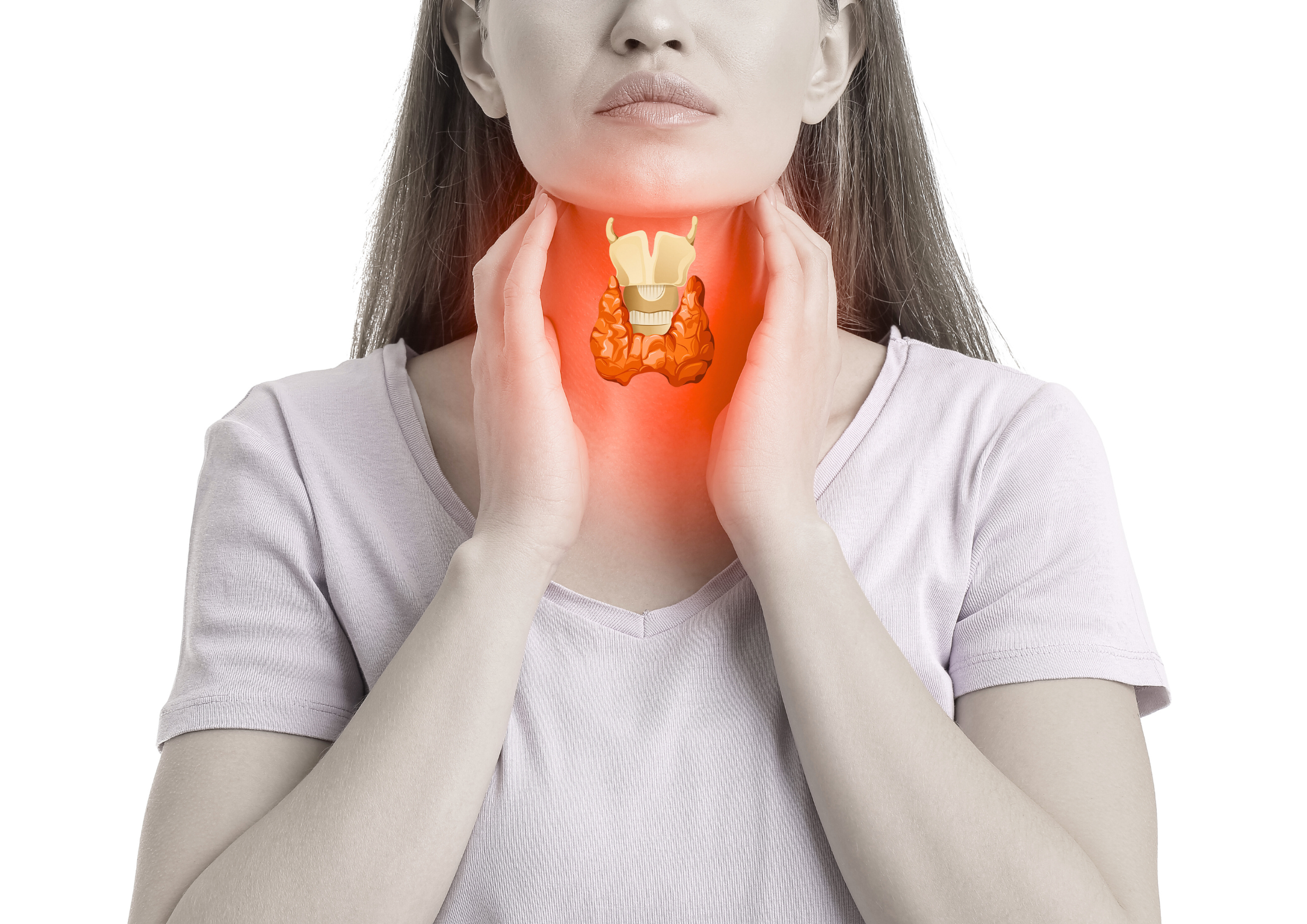
Щитовидная железа. Чекап
• Состоит из двух долей и перешейка, вместе напоминающих по строению бабочку
• Состоит из нескольких видов клеток: одни из них производят гормоны тироксин и трийодтиронин, другие – гормон кальцитонин
• Образование гормонов щитовидной железы регулирует тиреотропный гормон (ТТГ), который образуется в головном мозге в гипофизе.
Симптомы заболеваний могут быть обусловлены повышенной функцией щитовидной железы (синдром гипертиреоза) и снижением функции щитовидной железы, а также структурными изменениями щитовидной железы (наличие узловых образований, увеличение щитовидной железы в объеме - зоб).
• немотивированная прибавка массы тела
• сухость кожи, ломкость и выпадение волос
• отечность
• охриплость голоса
• запоры
• непереносимость холода
• мышечные боли
• брадикардия
• снижение температуры тела (гипотермия)
• апатия, заторможенность
• проблемы с памятью и концентрацией внимания
• снижение либидо
• нарушения менструального цикла у женщин
• эректильная дисфункция
- Наиболее часто гипотиреоз развивается вследствие хронического аутоиммунного тиреоидита (тиреоидит Хашимото, АИТ) – хроническое воспалительное заболевание ЩЖ аутоиммунного генеза, при котором происходит постепенное разрушение ткани щитовидной железы.
- Медицинские манипуляции - послеоперационный или в исходе терапии 131I (радиойодтерапия).
- Прием лекарственных препаратов, например, амиодарона/кордарона – может приводить к гипотиреозу.
Симптомы:
• Потеря массы тела, несмотря на нормальный или повышенный аппетит
• Учащенное сердцебиение (тахикардия)
• Тремор (дрожание) пальцев кистей
• Ощущение дрожи в теле
• Усталость и мышечная слабость
• Повышенная потливость и непереносимость жары
• Раздражительность и нервозность, плаксивость
• Проблемы с концентрацией внимания
• Нарушения сна
• Нарушения менструального цикла у женщин.
• Снижение либидо у мужчин и женщин.
- Диффузный токсический зоб (болезнь Грейвса) – аутоиммунное заболевание, при котором иммунная система собственного организма атакует клетки щитовидной железы, провоцируя ее повышенную функцию.
- Функциональная автономия щитовидной железы – образование щитовидной железы, которое самостоятельно вырабатывает тиреоидные гормоны, независимо от регуляции гипофиза.
- Тиреоидиты - это группа заболеваний щитовидной железы, причины и механизмы данной группы различны, но у некоторых в течении заболевания может встречаться тиреотоксическая фаза.
- основной задачей УЗИ при выявленных образованиях ЩЖ является определение показаний к ПТАБ (пункционной тонкоигольной биопсии)
- ПТАБ является основным методом дифференциальной диагностики доброкачественных и злокачественных поражений щитовидной железы и проводится строго при наличии показаний!
Программа включает в себя стандарт скринигового обследования для исключения патологии щитовидной железы. Включает исследование уровня тиреотропного гормона (ТТГ), титр антител к тиреопероксидазе и диагностическое исследование - УЗИ щитовидной железы.
Данных этих исследований будет достаточно для исключения патологии щитовидной железы, либо при выявлении конкретных изменений, позволит назначить грамотное дообследование без лишних анализов.
С готовыми результатами обследований он приходит на консультацию к эндокринологу, где решается вопрос о необходимости наблюдения или дообследования и назначения лечения, возможных консультаций других специалистов.
Важно правильно установить диагноз, от этого будет зависеть стратегия лечения, ее длительность и варианты.
Эндокринная офтальмопатия. Чекап
• ретробульбарной клетчатки
• глазодвигательных мышц
• вовлечением зрительного нерва и роговицы
• век, конъюнктивы (придаточного аппарата глаза)
Синонимы:
• офтальмопатия Грейвса
• Аутоиммунная орбитопатия
- экзофтальм (смещение глазного яблока вперёд – выпячивание глаза)
- слезотечение
- покраснение глаз
- отечность век
- нарушение подвижности глаз
- косоглазие
- диплопия (двоение при взгляде)
- чувство инородного тела, песка в глазу
- чаще двухсторонний процесс, но может быть и односторонним
- может быть боль при движении глазных яблок в стороны
- нейропатия зрительного нерва (редко, при этом появляются симптомы нарушения светоощущения, выпадения полей зрения)
В программу входят клинический и биохимический анализы крови (с оценкой функции печени, почек, липидного профиля), клинический анализ мочи, ТТГ, свТ4, АТ к ТПО и рецепторам ТТГ, УЗИ щитовидной железы, МРТ орбит, ФГДС, ЭКГ, а также консультация офтальмолога.
- Обследование проходит в условиях эндокринологического стационара.
- Пациент размещается в 1-местной или 2-хместной палате (выбор пациента).
- Госпитализация длится 5-7 дней.
- План лечения составляется индивидуально, с учетом условий труда, возраста, наличия или отсутствия сопутствующих заболеваний, данных проведенного обследования.
- Лечение, в том числе в/м и в/в инъекции, проводятся в палате, снабженной индивидуальной кнопкой вызова мед. персонала.
Однако, бывает при гипотиреозе (сниженной функции щитовидной железы) и в редких случаях при нормальной функции щитовидной железы.
Лечение будет эффективно только на ранней, активной стадии заболевания.
- Лечение нарушенной функции щитовидной железы.
- Отказ от курения и избегание мест для курящих (это мощный провоцирующий фактор)!
- Медикаментозное лечение (ГКС пульс-терапия).
*При неприменимости медикаментозного лечения рассматривается:
Хирургическое лечение (только в неактивную стадию):
- глазодвигательных мышц
- декомпрессия орбиты
- пластика век
Рентгентерапия (эффективна при активной стадии умеренной тяжести с прогрессирующей диплопией)

Wellness Check-up
Многие серьезные заболевания на ранних стадиях протекают бессимптомно. Человек может чувствовать себя абсолютно нормально, пока болезнь не достигнет стадии, когда появляются явные симптомы, но лечение уже будет сложнее. Wellness Check-up позволяет "поймать" эти состояния на самой ранней стадии, когда они наиболее поддаются коррекции или излечению.
- Клинический анализ крови (ОАК): Это базовый анализ, который показывает количество эритроцитов, лейкоцитов, тромбоцитов, уровень гемоглобина. Он позволяет выявить анемию (частую причину усталости), воспалительные процессы или скрытые воспалительные процессы в организме.
- Показатели обмена железа (Железо, Ферритин, Трансферрин):
* Ферритин: Это основной показатель запасов железа в организме. Даже при нормальном уровне гемоглобина, низкий ферритин (скрытый дефицит железа) может быть причиной сильной усталости, слабости и снижения когнитивных функций.
* Трансферрин: Белок, который переносит железо. Помогает оценить, насколько эффективно железо транспортируется.
- Гликированный гемоглобин (HbA1c) и Глюкоза:
* Гликированный гемоглобин: Отражает средний уровень сахара в крови за последние 2-3 месяца. Повышенный уровень сахара (диабет или преддиабет) приводит к усталости, так как клетки не могут эффективно использовать энергию из глюкозы.
- ТТГ (Тиреотропный гормон): Основной показатель функции щитовидной железы. Как гипотиреоз (сниженная функция), так и гипертиреоз (повышенная функция) могут вызывать усталость, но при гипотиреозе это особенно выражено (заторможенность, сонливость, упадок сил).
- Тестостерон (общий): Этот гормон играет важную роль в энергетическом обмене, поддержании мышечной массы, настроении и либидо как у мужчин, так и у женщин. Низкий уровень тестостерона может приводить к хронической усталости, снижению мотивации и жизненного тонуса.
- Показатели витаминов (Витамин D, Витамин B12, Фолиевая кислота):
* Витамин B12: Крайне важен для нервной системы и кроветворения. Его дефицит приводит к мегалобластной анемии, выраженной усталости, онемению конечностей и неврологическим проблемам.
* Фолиевая кислота (витамин B9): Также играет важную роль в кроветворении и метаболических процессах. Дефицит может вызывать усталость и анемию.
Свободный кортизол в моче (обычно в суточной порции) является важным показателем функции надпочечников. Кортизол регулирует множество процессов в организме, включая энергетический обмен, иммунную реакцию и реакцию на стресс.
С готовыми результатами обследований он приходит на консультацию к эндокринологу, где решается вопрос о необходимости наблюдения или назначения терапии, консультации других специалистов.
После того как все анализы будут готовы, наши специалисты проведут консультацию. Они:
1. Проанализируют все полученные данные в комплексе, сопоставляя их с вашими жалобами и анамнезом.
2. Установят вероятную причину или комбинацию причин вашей усталости.
3. Разработают индивидуальный план лечения, который может включать:
* Назначение медикаментов.
* Рекомендации по приему витаминно-минеральных комплексов.
* Коррекцию образа жизни (питание, режим сна, физическая активность).
* Направление к другим специалистам (например, психологу, гастроэнтерологу), если будут выявлены дополнительные проблемы.
• Недостаток сна или его плохое качество: Хроническое недосыпание истощает организм.
• Несбалансированное питание: Недостаток белка, витаминов, минералов, избыток простых углеводов и фастфуда.
• Малоподвижный образ жизни: Отсутствие физической активности снижает энергетический потенциал.
• Хронический стресс: Постоянное напряжение истощает надпочечники и нервную систему.
• Обезвоживание: Недостаточное потребление воды может вызывать усталость и головные боли.
• Чрезмерное потребление кофеина или алкоголя: Могут давать временный подъем, но в итоге приводят к истощению.
Поэтому, помимо медицинского лечения, коррекция этих факторов является неотъемлемой частью борьбы с усталостью и возвращения к полноценной жизни.

Бариатрическая операция. Подготовка
Хирургическое лечение рекомендуется пациентам с морбидным ожирением в возрасте 18-60 лет при неэффективности ранее проводимых консервативных мероприятий при ИМТ> 40 кг/м2 (независимо от наличия сопутствующих заболеваний) и при ИМТ > 35 кг/м2 и наличии тяжелых заболеваний (СД 2, заболевания суставов, СОАС), на течение которых можно воздействовать путем снижения массы тела.
Решение о возможности проведения данного вида лечения принимает команда специалистов: эндокринолог, кардиолог/терапевт, хирург.
- Изменение пути прохождения пищи (мальабсорбция): Часть тонкого кишечника "обходит стороной", что уменьшает всасывание калорий и питательных веществ.
- Гормональные изменения: Операции влияют на выработку гормонов кишечника (например, грелина, который стимулирует голод, и GLP-1, который вызывает чувство сытости), что приводит к снижению аппетита и улучшению метаболизма.
В вашу подготовку могут быть вовлечены: хирург - бариатрический хирург, эндокринолог, кардиолог, терапевт, гастроэнтеролог, психолог/психотерапевт, и анестезиолог.
Обязательно сообщите врачу о всех лекарствах, которые вы принимаете. Некоторые препараты могут повлиять на результаты анализов и обследований. Врач решит, нужно ли временно прекратить прием каких-либо лекарств перед обследованиями.
- Обследование проходит в условиях эндокринологического стационара.
- Пациент размещается в 1-местной или 2-х местной палате (выбор пациента).
- Госпитализация длится 3-4 дня.
- После прохождения программы дается выписной эпикриз с подробными рекомендациями по дальнейшему лечению и обследованию.
Осложнения можно разделить на ранние (возникающие вскоре после операции) и поздние (проявляющиеся через месяцы или годы).
Поздние осложнения (через месяцы и годы после операции):
1. Дефицит витаминов и питательных веществ: Наиболее распространенное и серьезное долгосрочное осложнение, особенно после шунтирующих операций (гастрошунтирование). Из-за уменьшения объема желудка и изменения пути прохождения пищи снижается всасывание:
* Витамина B12: Может привести к анемии и неврологическим проблемам.
* Железа: Вызывает железодефицитную анемию.
* Витамина D и Кальция: Увеличивает риск развития остеопороза и переломов.
* Фолиевой кислоты, Витаминов A, E, K, Цинка, Меди.
* Белка: Мышечная слабость, выпадение волос.
* Решение: Пожизненный прием витаминно-минеральных комплексов и регулярный контроль анализов.
2. Демпинг-синдром (особенно после гастрошунтирования): Возникает при быстром поступлении высокоуглеводной или жирной пищи из маленького желудка в тонкий кишечник. Симптомы включают тошноту, рвоту, диарею, боли в животе, слабость, головокружение, сердцебиение, потливость.
3. Камни в желчном пузыре (холелитиаз): Быстрая потеря веса увеличивает риск образования камней, что может потребовать удаления желчного пузыря.
4. Язвы (маргинальные/краевые язвы): Могут развиваться в месте соединения желудка и кишечника (анастомоза) после шунтирующих операций. Вызывают боль, кровотечение, а в редких случаях — перфорацию. Курение, прием НПВС и алкоголь значительно увеличивают риск.
5. Стриктуры (сужения): Сужение в месте анастомоза, что затрудняет прохождение пищи и вызывает рвоту, дисфагию. Требует эндоскопического расширения.
6. Кишечная непроходимость (поздняя): Может быть вызвана внутренними грыжами (особенно после шунтирования) или спайками.
7. Дряблая/обвисшая кожа. Значительная потеря веса приводит к избытку дряблой кожи, что может вызывать дискомфорт, раздражение и психологические проблемы. Часто требуется пластическая хирургия.
8. Выпадение волос: Обычно временное, связано с быстрой потерей веса и дефицитом белка/витаминов.
9. Рецидив ожирения/набор веса: Несмотря на операцию, некоторые пациенты могут набрать вес обратно, если не соблюдают рекомендации по питанию и образу жизни.
10. Психологические проблемы: Депрессия, тревожность, изменение образа тела, "перенос зависимостей" (например, от еды к алкоголю или азартным играм). Требуется психологическая поддержка.
Бариатрия. 3 и 6 месяцев после операции
Чекап позволяет нам оценить, как проходит процесс восстановления и выявить возможные дефициты или осложнения на ранней стадии. Своевременное выявление и коррекция этих проблем поможет вам достичь наилучших результатов и избежать долгосрочных осложнений.
Частота чекапов зависит от вашего индивидуального состояния здоровья и рекомендаций вашего врача. Обычно рекомендуется проходить чекапы через 3 месяца, 6 месяцев, 1 год, а затем ежегодно. Ваш врач определит оптимальный график чекапов для вас.
Пациент в амбулаторном порядке сначала сдает все необходимые анализы (кровь и моча), проходит диагностические обследования (УЗИ).
С готовыми результатами обследований он приходит на консультацию к эндокринологу, где решается вопрос о необходимости коррекции терапии, консультации других специалистов.

Бариатрия. 12 месяцев после операции
Помните, бариатрическая операция — это не конец пути, а мощный инструмент для начала новой, здоровой жизни. Ваша активная позиция и приверженность программе контроля и поддержания являются фундаментом долгосрочного успеха.
Регулярное наблюдение является критически важным для долгосрочного успеха бариатрического лечения и вашего здоровья.
• Через 6 месяцев: Это период активной, зачастую самой быстрой потери веса. Организм претерпевает значительные изменения. Важно убедиться, что потеря веса происходит здоровым образом, без дефицита ключевых питательных веществ, и что нет ранних осложнений.
• Через 12 месяцев: Вес обычно стабилизируется, и начинается фаза поддержания. На этом этапе оценивается долгосрочная эффективность операции, корректируются пищевые привычки и план приема добавок, а также контролируется состояние сопутствующих заболеваний (например, диабета, гипертонии).
• Общие цели: Предотвращение и своевременное выявление дефицита витаминов и минералов, контроль за ремиссией или улучшением сопутствующих заболеваний, выявление возможных хирургических осложнений, поддержание здорового образа жизни и психологического благополучия.
В рамках комплексного обследования и поддержки вы будете взаимодействовать с мультидисциплинарной командой:
• Прием эндокринолога: Эндокринолог оценивает влияние операции на метаболизм, особенно на течение сахарного диабета (если заболевание ранее было) и корректирует медикаментозное лечение, если необходимо.
• Прием диетолога: доктор помогает адаптироваться к измененному пищеварению, корректирует рацион питания для обеспечения достаточного потребления белка и других нутриентов, а также обучает сбалансированному и рациональному питанию с целью предотвращащения демпинг-синдрома.
• Прием психолога: Психолог оказывает поддержку в адаптации к новому образу жизни и телу. Он помогает справляться с изменениями в отношениях, эмоциональным питанием, проблемами с образом тела, стрессом, а также предотвращает перенос зависимостей (например, от еды к другим видам).
• Клинический анализ крови (ОАК): Показывает уровень гемоглобина, эритроцитов, лейкоцитов, тромбоцитов. Это позволяет выявить анемию (часто дефицитную – железодефицитную или B12-дефицитную), воспалительные процессы.
• Биохимический анализ крови: Включает широкий спектр показателей:
* Глюкоза, гликированный гемоглобин: Контроль сахарного диабета и его ремиссии.
* Печеночные ферменты (АЛТ, АСТ, ЩФ, ГГТ): Оценка функции печени, выявление жировой дистрофии или других нарушений.
* Почечные показатели (креатинин, мочевина): Оценка функции почек.
* Электролиты (натрий, калий, хлор): Контроль водно-электролитного баланса.
* Общий белок, альбумин: Оценка белкового обмена, выявление дефицита белка.
* Холестерин и липидный профиль: Контроль уровня липидов, улучшение которого часто наблюдается после операции.
• Показатели минерального обмена:
* Кальций (общий и ионизированный): Важен для костей, мышц, нервной системы. Дефицит кальция очень распространен после мальабсорбтивных операций.
* Фосфор, магний: Также важны для костной ткани и многих ферментативных процессов.
* Железо, ферритин: Оценка запасов железа в организме, профилактика и лечение железодефицитной анемии.
• Витамины:
* Витамин D (25(OH)D), Витамин B12: ,витамин B9).
*Иногда могут быть назначены другие витамины (А, Е, К, B1) по показаниям.*
* Желчный пузырь: Быстрая потеря веса значительно повышает риск образования желчных камней. УЗИ помогает своевременно их выявить.
* Печень: Оценивается состояние печени, особенно если до операции была жировая дистрофия (неалкогольная жировая болезнь печени). * * *Поджелудочная железа: Общая оценка состояния.
ЭГДС (гастроскопия) является важным инструментальным методом контроля состояния верхних отделов пищеварительного тракта:
• Оценка линии швов (анастомоза): Проверяется целостность, отсутствие сужений (стриктур) или утечек.
• Выявление язв: В области анастомоза или в оставшейся части желудка могут образовываться маргинальные язвы, которые требуют лечения.
• Контроль рефлюкса: Оценивается наличие и степень выраженности гастроэзофагеального рефлюкса.
• Общая оценка слизистой: Выявление любых других патологических изменений.
• Строгое соблюдение диетических рекомендаций: Достаточное потребление белка, медленное и тщательное пережевывание пищи, дробное питание, отказ от высококалорийных жидкостей и "быстрых" углеводов.
• Ежедневный прием витаминно-минеральных добавок.
• Достаточное потребление жидкости: Предотвращение обезвоживания.
• Регулярная физическая активность: Помогает поддерживать мышечную массу, улучшает метаболизм и настроение.
• Внимательное отношение к своему самочувствию: Любые необычные симптомы (тошнота, рвота, боли, слабость, изменения стула) должны быть сообщены врачу.
• Психологическая адаптация: Работа над принятием нового тела, управлением стрессом, выстраиванием новых отношений с едой и окружением.
С готовыми результатами обследований он приходит на консультацию к эндокринологу, где решается вопрос о необходимости коррекции терапии, консультации других специалистов.